Verhütungsmethoden: Ein umfassender Überblick
Heutzutage gibt es eine Vielzahl an Verhütungsmöglichkeiten. Bei der Beratung ist es wichtig, einen persönlich passenden Empfängnisschutz zu finden. Es wird auch immer an neuen, noch besseren Methoden gearbeitet.
Sicherheitsstufen von Verhütungsmethoden
Die Zuverlässigkeit einer Methode wird nach der Versagerquote beurteilt, dem sogenannten Pearl-Index. Das heisst, wenn 100 Frauen über ein Jahr hinweg mit einer bestimmten Methode verhüten, entspricht die Zahl der ungewollten Schwangerschaften dem Pearl-Index. Je kleiner der Wert, desto unwahrscheinlicher das Eintreten einer ungewollten Schwangerschaft.
Dabei stellt sich meist zuerst die Frage der Zuverlässigkeit einer Methode. Diese sind bestens untersucht und werden nach dem Versagen, dem sogenannten Pearl-Index (PI) angegeben. Dieser gibt die Anzahl Schwangerschaften an bei Anwendung einer bestimmten Methode über 100 Jahre oder bei 100 Paaren über 1 Jahr, was einer Anwendung über 1200 Monate entspricht.

Hormonelle Verhütungsmethoden
Fast alle Präparate enthalten in unterschiedlicher Form und Dosierung die beiden Hormone Östrogen und Gestagen (Gelbkörperhormon).
Die Pille
Diese verhindern den Eisprung, weshalb man die Pille auch als Ovulationshemmer bezeichnet. Zusätzlich zur Verhinderung eines Eisprungs ändert sich durch die Pille auch der Schleim im Gebärmutterhals und blockiert so ein Eindringen der Samenzellen in die Gebärmutter. Zudem baut sich die Gebärmutterschleimhaut weniger gut auf, was die Einnistung einer befruchteten Eizelle verhindert.
Der Pearl-Index liegt bei 0,1 - 0,9, das heisst der Empfängnisschutz dieser Methode ist sehr hoch. Nebst der grossen Sicherheit liegen die Vorteile in der einfachen Handhabung und der guten Verträglichkeit. Nachteile sind manchmal auftretende, zum Teil systemische Nebenwirkungen. Dabei ist die Häufigkeit des Auftretens von Nebenwirkungen abhängig von der Dosierung der Pille.
Es gibt auch Frauen, denen die Einnahme der Pille nicht zu empfehlen ist. Dazu gehören zum Beispiel starke Raucherinnen und Frauen mit veränderter Blutgerinnung. Deshalb muss die Pille ärztlich verordnet werden.
Einnahmemodus: In der Regel wird 21 Tage lang täglich eine Pille eingenommen, dann folgt eine siebentägige Pillenpause, während der die Periode einsetzt. Der Empfängnisschutz besteht während der gesamten Zeit. Je nach Zusammensetzung der in der Pille enthaltenen Östrogene und Gestagene unterscheidet man monophasische von mehrphasischen Präparaten und Minipillen.
Nebenwirkungen der Pille
In der Folge sind die häufigsten Nebenwirkungen aufgeführt, entsprechend dem sie verursachenden Hormon.
- Zu den durch das Gelbkörperhormon verursachten Nebenwirkungen gehören:
- Akne
- Behaarungszunahme
- Beinkrämpfe
- Haarausdünnnung
- Gewichtszunahme durch Appetitsteigerung
- Müdigkeit
- Depressionen
- Libidoverminderung
- Durch Östrogene können folgende Nebenwirkungen auftreten:
- Veränderung des Fluors
- Brustschmerzen
- prämenstruelles Syndrom
- Übelkeit
- Erbrechen
- Gewichtszunahme durch Flüssigkeitsretention
- Ödeme
- schwere Beine
- vaskuläre Kopfschmerz
Die Nebenwirkungen der Pille können auch therapeutisch genutzt werden. So wird manchmal die Pille vom Arzt nicht zur Verhütung verschrieben, sondern zur Zyklusstabilisierung, zur Verringerung der Blutungsstärke und Blutungsdauer bei zu starker Blutung (Hypermenorrhoe), zur Behandlung von Menstruationsschmerzen (Dysmenorrhoe) oder zur Behandlung bei Akne oder vermehrter Behaarung (Präparate mit Cyproteronacetat als Gestagen, z.B. Diane 35® oder mit Drospirenon, Yasmin®). Ausserdem schützt die Pille vor Eierstockkrebs.
Einphasenpräparate / Monophasische Präparate
Jede Tablette eines Einphasenpräparates enthält die gleiche Menge an Östrogen und Gelbkörperhormon, ausserdem haben alle Tabletten der Packung dieselbe Zusammensetzung und sehen gleich aus. Die sehr niedrig dosierten Pillen dieser Gruppe heissen Mikropillen.
Mehrphasische Präparate
Die mehrphasischen Präparate enthalten die weiblichen Geschlechtshormone Östrogen und Gelbkörperhormon in wechselnder Zusammensetzung. Somit muss die Reihenfolge der Tabletteneinnahme beachtet werden. Die Einnahme von monophasischen und mehrphasigen Pillen sollte so regelmässig wie möglich erfolgen. In der Regel folgt einer 21-tägigen Einnahme eine 7-tägige Pause (Packungsbeilage beachten).
Minipille (reine Gestagenpille)
Von "Minipillen" spricht man bei Präparaten, die ausschliesslich Gestagene enthalten. Streng genommen sind Minipillen keine Ovulationshemmer, da sie nicht den Eisprung verhindern, sondern ihr Wirkungsmechanismus zur Empfängnisverhütung auf einer Verdichtung des Schleimes des Muttermundes, einer Störung der Eileiterbeweglichkeit sowie einer Veränderung der Gebärmutterschleimhaut basiert.
Die Sicherheit (Pearl-Index) beträgt 1 bis 10 Schwangerschaften pro 100 Frauenjahre und ist abhängig von der Regelmässigkeit der Pilleneinnahme. Während die älteren Präparate auf die Stunde genau eingenommen werden mussten, sollten die neueren Präparate (z.B. Cerazette®) zwar ebenso wie die Pille möglichst zur gleichen Tageszeit eingenommen werden, aber vereinzelte Verschiebungen um einige Stunden beeinträchtigen den Schutz nicht.
Im Unterschied zu den monophasischen bzw. mehrphasischen Präparaten wird die "Minipille" einmal täglich durchgehend ohne eine Pause eingenommen. Ein Nachteil der reinen Gestagenpille ist, dass unregelmässige Blutungen sowie Zwischenblutungen bzw.
Verhütungspatch Evra

Ein Verhütungspatch ist ein Pflaster, das über die Haut Hormone (Östrogene und Gestagene) abgibt. Es entspricht in seiner Wirkung der Pille und ist genauso sicher. Das Pflaster Evra® wird einmal pro Woche immer am selben Wochentag während drei Wochen gewechselt. In der vierten Woche wird kein Pflaster aufgeklebt. In dieser einwöchigen Pause tritt die Periodenblutung ein. Dies entspricht den sieben pillenfreien Tagen bei der Pille.
Die Nebenwirkungen sind ebenfalls ähnlich wie bei der Pille. Ein Vorteil gegenüber der Pille besteht darin, dass bei Erbrechen und Durchfall der volle Schutz gewährleistet bleibt. Allerdings muss bei Einnahme bestimmter Antibiotika zusätzlich verhütet werden.
Evra® haftet gut auf der Haut - auch beim Duschen, Baden und in der Sauna.
Verhütungspatch: Anwendung und wichtige Hinweise
Das selbstklebende Verhütungspflaster mit den Massen 4,5 x 4,5cm enthält synthetische Hormone (Östrogen und Gestagen), ähnlich denen, die der weibliche Körper produziert. In einigen Fällen können diese Hormone gesundheitliche Auswirkungen haben.
Eine Packung enthält 3 Verhütungspflaster. Das heisst während 3 Wochen jeweils 1 Pflaster kleben, gefolgt von 1 Woche Pause.
Das Pflaster sorgfältig auf eine saubere und trockene Stelle (ohne Körpercrème oder Öl) am unteren Bauch, am Gesäss, am Rücken oder am Oberarm kleben. Nicht auf die Brüste kleben. 10 Sekunden lang mit der flachen Hand fest andrücken.
Wenn Sie neu mit dem Pflaster beginnen: das erste Pflaster am ersten Tag der Periode aufkleben = sofortiger Schutz. Wenn Sie die Methode nach dem zweiten Tag der Menstruation beginnen, während 7 Tagen Kondome benutzen.
Wechseln Sie danach drei Wochen lang jede Woche das Pflaster. Wechseln Sie es immer am selben Wochentag. Entfernen Sie das benutzte Pflaster und kleben Sie sofort ein neues auf.
Am Ende der drei Pflaster eine Woche Pause machen.
Beginnen Sie dann mit einer neuen Serie von drei Pflastern, ebenfalls am selben Wochentag.
Die Blutung beginnt in der Pause und ist dann meistens weniger stark und weniger schmerzhaft als bei der Menstruation.
Bei korrekter Anwendung der Methode, ist der Schutz auch in der Pause gewährleistet.
Duschen, Schwimmen, Sauna, Sport beeinträchtigen die Klebesicherheit Ihres Pflasters nicht.
Wenn Sie... während der Anwendung dieses Verhütungsmittels Zwischenblutungen haben, ist das ist nicht weiter schlimm. Fahren Sie mit dem Verhütungspflaster wie gewohnt weiter. Falls die Blutungen während der nächsten Monate andauern, sprechen Sie mit einer ärztlichen Fachperson.
... Medikamente einnehmen, klären Sie mit einer ärztlichen Fachperson oder in der Apotheke ab, ob Sie noch geschützt sind. Johanniskrautpräparate, einige Antibiotika, einige Antiepileptika und Medikamente gegen HIV verringern die empfängnisverhütende Wirkung während und nach einer Behandlung. Fahren Sie mit der Empfängnisverhütung fort und benützen Sie beim Sex Kondome.
... mit dieser Verhütungsmethode aufhören, hört die empfängnisverhütende Wirkung sofort auf. Es wird empfohlen, alle drei Pflaster der Packung zu verwenden.
WENIGER als 48 Stunden vergessen: Die Wirksamkeit der Empfängnisverhütung ist gewährleistet. Wechseln Sie das Pflaster und fahren Sie wie gewohnt weiter. Kleben Sie das nächste Pflaster am vorgesehenen Tag auf.
MEHR als 48 Stunden vergessen: Die Wirksamkeit der Empfängnisverhütung ist nicht mehr gewährleistet.
Ohne Geschlechtsverkehr in den letzten 5 Tagen: Entfernen Sie das Pflaster. Kleben Sie ein neues Pflaster auf und beginnen Sie eine neue Serie von 3 Pflastern.7 Tage Kondome verwenden.
Mit Geschlechtsverkehr in den letzten 5 Tagen: Nehmen Sie so schnell wie möglich eine Notfallverhütung und befolgen Sie die Empfehlungen der Fachpersonen. Verwenden Sie Kondome, bis die empfängnisverhütende Wirkung wiederhergestellt ist. Dies hängt von der Sorte der Notfallverhütung ab.
Vergessen das 3. Pflaster zu entfernen: Entfernen Sie das Pflaster, sobald Sie es bemerken. Beginnen Sie eine neue Serie von 3 Pflastern am vorgesehenen Wochentag (auch wenn die Pause kürzer ist).
Vergessen das 1. Pflaster nach der Pause aufzukleben: Wenn die Pause ohne Pflaster länger als eine Woche dauert, ist die Wirksamkeit der Empfängnisverhütung nicht mehr gewährleistet.
Ohne Geschlechtsverkehr in den letzten 5 Tagen: Kleben Sie das Pflaster auf, sobald Sie es merken. Dies ist nun Ihr neuer Pflaster-Wechseltag.7 Tage Kondome verwenden. Das zweite Pflaster eine Woche später aufkleben.
Mit Geschlechtsverkehr in den letzten 5 Tagen: Nehmen Sie so schnell wie möglich eine Notfallverhütung und befolgen Sie die Empfehlungen der Fachpersonen. Verwenden Sie Kondome, bis die empfängnisverhütende Wirkung wiederhergestellt ist. Dies hängt von der Sorte der Notfallverhütung ab.
Ihr Pflaster hat sich gelöst während WENIGER als 24 Stunden: Die Wirksamkeit der Empfängnisverhütung ist gewährleistet. Versuchen Sie es wieder anzukleben (weder Heftpflaster noch Klebstoff verwenden). Wenn es nicht mehr klebt: ein neues Pflaster kleben, zum Beispiel aus einer Reservepackung. Das Pflaster am gewohnten Tag wechseln oder entfernen.
Ihr Pflaster hat sich gelöst während MEHR als 24 Stunden: Die Wirksamkeit der Empfängnisverhütung ist nicht mehr gewährleistet.
Ohne Geschlechtsverkehr in den letzten 5 Tagen: Entfernen Sie das Pflaster. Kleben Sie ein neues Pflaster auf und beginnen Sie eine neue Serie von 3 Pflastern.7 Tage Kondome verwenden.
Mit Geschlechtsverkehr in den letzten 5 Tagen: Nehmen Sie so schnell wie möglich eine Notfallverhütung und befolgen Sie die Empfehlungen der Fachpersonen. Verwenden Sie Kondome, bis die empfängnisverhütende Wirkung wiederhergestellt ist.
Nuva Ring
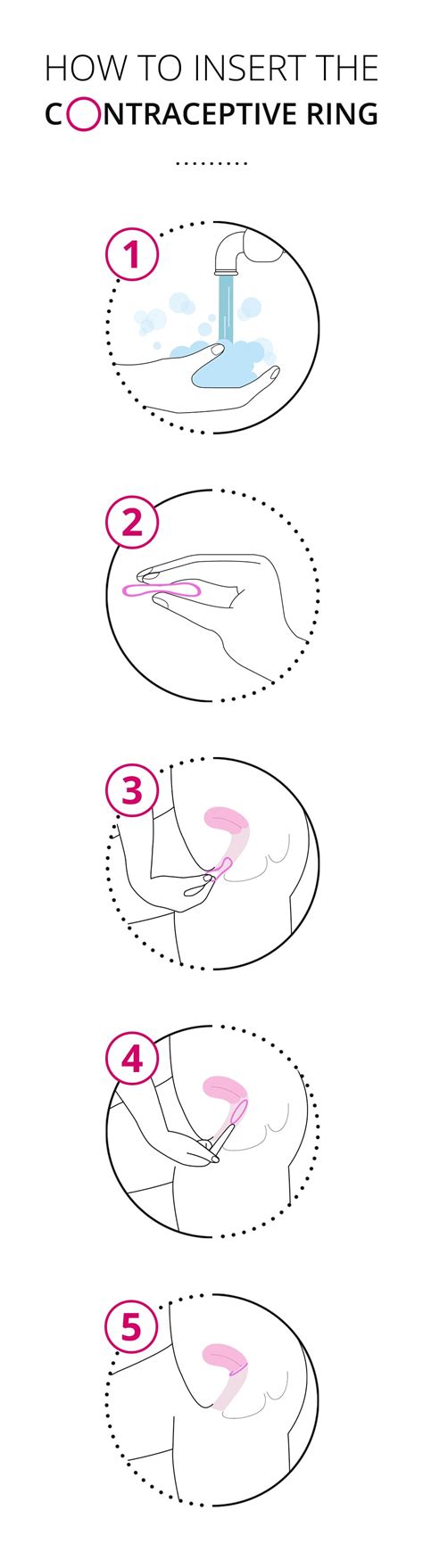
Der flexible Kunststoffring wird ähnlich wie ein Tampon in die Scheide eingeführt und gibt dort Hormone an die Schleimhaut ab. Er entspricht in seiner Wirkung der Pille und ist genauso sicher.
NuvaRing® ist ein transparenter und flexibler Kunststoffring aus EVA (Ethylen-Vinylacetat-Copolymer). Pro Zyklus wird ein Ring verwendet.
Der Ring wird während drei Wochen in der Scheide belassen. Dann folgt eine ringfreie Woche, in der die Periodenblutung eintritt; dies entspricht den sieben pillenfreien Tagen bei der Pille.
Bei korrekter Anwendung ist der Pearl-Index praktisch identisch wie bei der Pille. Auch die Nebenwirkungen sind ähnlich. Wegen des konstanten Serumhormonspiegels treten Blutungsstörungen sehr selten auf. Wie beim Verhütungspflaster Evra® ist auch beim NuvaRing® bei Erbrechen und Durchfall trotzdem der volle Schutz gewährleistet.
Falls der Ring beim Geschlechtsverkehr als störend empfunden wird (dies wurde von ca. 10% der Frauen oder ihren Partnern angegeben), kann dieser während des Geschlechtsverkehrs entfernt werden, sollte jedoch anschliessend sofort wieder eingeführt werden.
Hormonabgebende Spirale
Rund 70 Millionen Frauen wenden heute weltweit zur Empfängnisverhütung die Spirale in verschiedenen Formen an. Sie ist sehr sicher und muss erst nach fünf Jahren gewechselt werden.
Grundsätzlich unterteilt man die aus gut verträglichem Weichteilplastik bestehenden Spiralen in zwei Gruppen: in solche, welche am Schaft mit feinstem Kupferdraht umwickelt sind ("Kupferspiralen", z.B. Multiload®), und in solche, welche ein zylinderförmiges Reservoir mit Gelbkörperhormon haben (z.B. Mirena®).
Die Einlage der Spirale erfolgt durch die Frauenärztin oder den Frauenarzt nach einer eingehenden gynäkologischen Untersuchung. Vor der Einlage der Spirale müssen ein Krebsabstrich und ein Bakterienabstrich genommen werden. Es werden Grösse und Lage der Gebärmutter bestimmt und es wird festgestellt, ob Ausschlusskriterien für die Einlage einer Spirale vorliegen (z.B. auffälliger Krebsabstrich, genitale Infektionen, nicht abgeklärte Blutungsstörungen, Gerinnungsstörungen etc.).
Die Spirale wird eingelegt, wenn der Muttermund leicht geöffnet ist; dies ist der Fall in den ersten Tagen der Menstruationsblutung. Bei Frauen, die geboren haben, kann die Spirale nach 6 bis 8 Wochen (bzw. nach Kaiserschnitt frühestens nach 10 bis 12 Wochen) eingesetzt werden. Nach der Einlage wird der Sitz der Spirale nach der nächsten Periodenblutung mit dem Ultraschall überprüft. Bei korrekter Lage kann man die Spirale fünf Jahre eingelegt lassen.
Bei Jugendlichen und jungen Frauen unter 25 Jahren, die noch nicht geboren haben, sollte man mit der Einlage einer Spirale sehr zurückhaltend sein.
Die Sicherheit (Pearl-Index) der Spirale liegt bei 0,9 - 3 (Kupferspirale) bzw. bei 0,2 (Hormonspirale).
Kupferspirale
Durch Freisetzung von Kupferionen kommt es in der Gebärmutter zu einer lokalen, nicht schädlichen Entzündungsreaktion, wodurch das Einnisten einer befruchteten Eizelle verhindert wird.
Hormonspirale Mirena®
Die empfängnisverhütende Wirkung von Mirena beruht auf der lokalen Freisetzung und Wirkung des Gelbkörperhormons Levonorgestrel. Dieses wird von Mirena gleichmässig und in geringen Mengen direkt in der Gebärmutter freigesetzt, das heisst dort, wo die empfängnisverhütende Wirkung benötigt wird. Dadurch sind geringere Hormonmengen für eine sichere Verhütung ausreichend. Der Körper wird so nur mit minimalen Mengen von Hormonen belastet. Dies bewirkt, dass die meisten Frauen weiterhin einen Eisprung haben.
Mirena ist eine der zuverlässigsten Methoden zur Schwangerschaftsverhütung, vergleichbar mit der Pille oder der operativen Sterilisation. Mirena kann jederzeit wieder entfernt werden und eine Schwangerschaft ist bereits im nächsten Zyklus wieder möglich.
Unter Mirena baut sich - aufgrund der lokalen Hormonwirkung - die Gebärmutterschleimhaut nur schwach auf. Die Blutungen werden nach einer Übergangsphase von zwei bis sechs Monaten meistens leichter, kürzer und weniger schmerzhaft.
3-Monatsspritze
Die 3-Monatsspritze enthält ein lang wirkendes Gelbkörperhormon (Gestagen), welches alle drei Monate in den grossen Gesässmuskel injiziert werden muss. Während dieser Zeit kann sich die Frau auf eine 100-prozentige Sicherheit verlassen.
Depot-Provera® verhindert den Eisprung, verändert den Schleim des Gebärmutterhalses und verändert die Schleimhaut der Gebärmutter. Viele Frauen klagen jedoch über Zwischen- und Schmierblutungen. Bei einer länger dauernden Anwendung setzt die Periodenblutung meist ganz aus.
Die 3-Monatsspritze wird häufig von Frauen benützt, welche auf keinen Fall schwanger werden möchten oder dürfen und es nicht schaffen, die Pille regelmässig einzunehmen, keine Spirale möchten oder bei denen eine Kontraindikation zur Einnahme von Östrogenen besteht.
Neben Blutungsstörungen ist ein weiterer Nachteil der 3-Monatsspritze die relativ lange dauernde Herabsetzung der Fruchtbarkeit nach Absetzen der Injektionen. So kann es zwei Jahre dauern, bis nach Absetzen der 3-Monatsspritze wieder Zyklen mit einem Eisprung auftreten.
Die Langzeitanwendung von Depot-Provera® kann die Entwicklung einer Osteoporose begünstigen.
Implanon
Beim Implanon® handelt es sich um ein Gelbkörperhormon freisetzendes Kunststoffstäbchen. Es wird unter lokaler Betäubung unter die Haut der Oberarm-Innenseite implantiert, wo es bis zu drei Jahren belassen werden kann.
Die Wirkung des Implanon® beruht - ähnlich wie bei der Pille - auf der Verhinderung des Eisprungs sowie einer Veränderung des Muttermundschleims.
Vor- und Nachteile sind ähnlich denjenigen der Gestagenpille. Ein Nachteil ist das häufige Auftreten von Blutungsstörungen vor allem zu Beginn der Anwendung.
Das BESTE Verhütungsmittel überhaupt?! | Studio Q
Barrieremethoden
Zu den Methoden der Empfängnisverhütung, die den Kontakt von Samen und Eizelle verhindern sollen, zählen das Kondom, das Femidom, das Scheidendiaphragma (oder Scheidenpessar), die Portiokappe sowie Spermizide.
Kondom (Präservativ)

Kondom und Femidom ("Kondom für die Frau") sind die einzigen Verhütungsmittel, die auch einen relativen Schutz vor sexuell übertragbaren Krankheiten bieten.
Eine korrekte Anwendung des Kondoms ist neben der Akzeptanz durch den Partner Voraussetzung für die Sicherheit. So sollte das Kondom nicht durch Nägel, Zähne oder Schmuckstücke verletzt werden (1 bis 16 Kondomrisse auf 161 Sexualkontakte). Zusätzlich verwendetes Gleitmittel, v.a. Vaseline, kann dem Kondom schaden. Das Kondom sollte frühzeitig übergestreift werden, also bevor der Penis Kontakt hat mit dem weiblichen Genital. Dabei muss am Ende ein kleines Reservoir gebildet werden für das Ejakulat.
Bei korrekter Anwendung liegt die Zuverlässigkeit dieser Methode (Pearl-Index) zwischen 3 und 30 Schwangerschaften pro 100 Frauenjahre, und in Kombination mit einem Spermatozid ist das Kondom beinahe so sicher wie die Pille.
Ein zusätzlicher Vorteil des Kondoms liegt in seinem relativen Schutz vor sexuell übertragbaren Krankheiten sowie dem relativen Schutz vor Gebärmutterhalskrebs.
Das Femidom hat sich wegen der komplizierten Handhabung nicht durchsetzen können.
Das Scheidendiaphragma (Scheidenpessar)

Das Diaphragma wird vor allem von Frauen bevorzugt, welche die Pille und die Spirale nicht vertragen und selten Geschlechtsverkehr haben. Das Diaphragma besteht aus einem gewölbtem, mit Gummi überzogenem Spiralring. Bei korrektem Sitz kommt es vor die Gebärmutter zu liegen und ist damit ein Hindernis für die männlichen Samenzellen.
Voraussetzungen für eine ausreichende Sicherheit sind die Anpassung durch den Arzt, die korrekte Einlage des Diaphragmas durch die Frau sowie die Kombination mit Spermiziden oder dem Kondom. Das Diaphragma muss vor dem Koitus eingebracht werden und danach 6 bis 8 Stunden in der Scheide belassen werden. Das Körpergewicht sollte stabil sein (+/- 3 kg), da sonst eine neue Anpassung nötig ist.
Die Sicherheit dieser Methode (Pearl-Index) liegt bei 3 bis 30 Schwangerschaften pro 100 Frauenjahre. Nachteile sind die komplizierte Handhabung und häufigeres Auftreten von Harnwegsinfekten nach der Anwendung.
Empfängnisverhütung durch periodische Enthaltsamkeit
Diesen Methoden liegt die Bestimmung von fruchtbaren und unfruchtbaren Tagen im weiblichen Zyklus und die Enthaltsamkeit an den fruchtbaren Tagen (periovulatorisch) zu Grunde.
Unterbindung
Für Paare mit abgeschlossener Familienplanung kommt eine endgültige Lösung der Empfängnisregelung in Frage. Bei der Sterilisation werden in Narkose beide Eileiter entweder mit elektrischem Strom verschlossen oder mit der Schere durchtrennt.
Als Zeitpunkt für den Eingriff wählen viele Frauen den Termin unmittelbar nach der Entbindung. Dann wird im Bereich des Nabels ein kleines Loch in die Bauchdecke gemacht, durch das hindurch die Eileiter aufgesucht und anschliessend unterbunden werden.
Wenn dem Eingriff keine Geburt unmittelbar vorausgeht, wird die Sterilisation über eine Bauchspiegelung vorgenommen. Die Kosten, welche durch den Eingriff entstehen, werden nur in Ausnahmefällen von den Krankenkassen übernommen.
Die Sicherheit ist mit einer Versagerquote (bei korrekter Technik) von 1:1000 sehr hoch. In den seltenen Fällen, in denen trotz Sterilisation eine Schwangerschaft entsteht, ist wegen der Gefahr einer Eileiterschwangerschaft möglichst früh ein Arzt zu konsultieren.
tags: #sauna #als #verhütungsmittel #wirksamkeit